Verslag Data-Date: Technologiegedreven gezondheidsbeleid
12.10.2022
Het gebruik van digitale technologie is sterk toegenomen met een transformerend effect op onze gezondheidszorg tot gevolg. Toepassingen zoals wearables en Internet of Things (IoT)-apparaten zorgen ervoor dat de gezondheidszorg steeds meer in de richting van personalisatie en preventie evolueert. De COVID-19 gezondheidscrisis heeft bovendien de behoefte aan digitale gezondheidstoepassingen alleen maar vergroot. Veel van deze toepassingen richten zich op het meten en delen van gezondheidsgegevens. Een vlotte gegevensdeling is daardoor cruciaal voor een efficiënte en kwaliteitsvolle zorgverlening.
De weg naar een technologiegedreven gezondheidsbeleid ligt echter bezaaid met verschillende maatschappelijke, beleidsmatige en juridische uitdagingen. Die uitdagingen vormden het onderwerp van deze data-date, waar we verschillende panelleden aan het woord lieten over hun ervaringen met een technologiegedreven gezondheidsbeleid.
De volgende experten schoven mee aan tafel: Koenraad Jacob (Vlaams Agentschap Zorg en Gezondheid), Griet Verhenneman (UZ Leuven, Centre for IT & IP Law), Kathleen D’Hondt (Departement Economie, Wetenschap en Innovatie Vlaanderen), Ilke Montag (Raadgever medisch beleid Solidaris, Kennismanager Belgian Integrated Health Record, De Maakbare Mens, THE Institute)
Datagedreven gezondheidsbeleid van de Vlaamse overheid
Koenraad Jacob wees ons op een recente studie van het Kenniscentrum Data & Maatschappij die aantoont dat er bij burgers een zekere bereidwilligheid bestaat inzake het delen van data met een ‘machine’. Dit wijst op een mentaliteitswijziging in de maatschappij.
Jacob vertelde verder hoe de Vlaamse overheid samen met imec werkt aan een Vlaamse ‘health data space’ (om secundair gebruik en uitwisseling van health data te bevorderen), maar dat bij deze realisatie een aantal juridische en ethische vragen komen kijken. De health data space kan ervoor zorgen dat beleid preventief en gericht kan worden ingezet en dus ook meer data gedreven wordt.
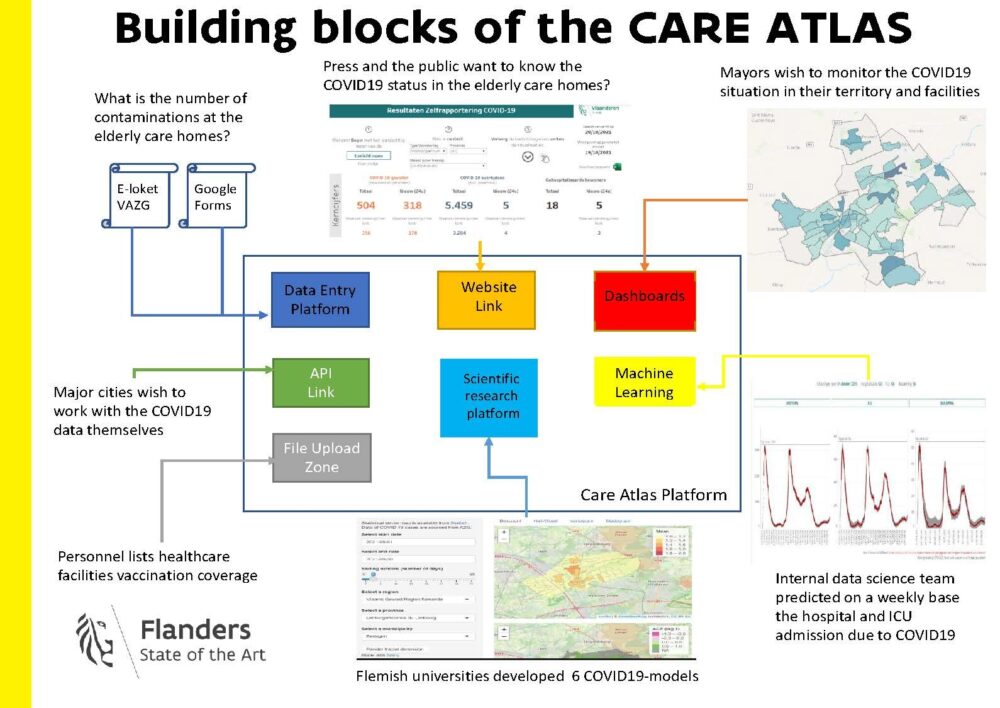
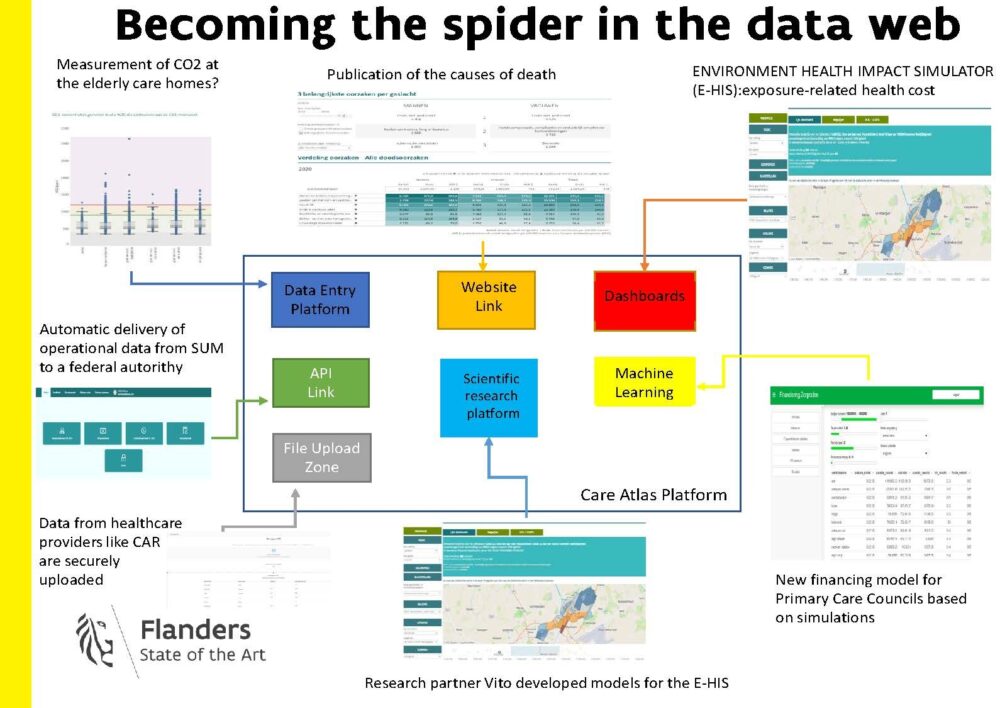
De pandemie heeft volgens Jacob aangetoond dat geen enkele juridische grondslag of geen enkel business model en-proces (profit, non-profit) in staat was snel te reageren tijdens een gezondheidscrisis. Het heeft er wel voor gezorgd dat het ZorgAtlas Platform (een krachtig datadeelplatform voor overheidsdata over gezondheid en welzijn) sneller ontwikkeld is. De ZorgAtlas maakt het mogelijk om interne data te verrijken met externe bestanden om storytelling nodig te maken, zoals een analyse ten dienste van de maatschappij. Het heeft de intentie om de informatie over het Vlaamse zorgaanbod/zorgconsumptie/zorgkwaliteit/zorgkost/zorgnood te bundelen en om te zetten in gebruiksvriendelijke interactieve kaarten/dashboards/predictieve modellen, waarmee verschillende partijen, bijvoorbeeld beleidsmakers, maar ook burgers mee aan de slag kunnen.
Zo wordt ‘population health management’ mogelijk, niet alleen in Vlaanderen, maar ook federaal en in andere regio’s. Dit toont aan dat er de afgelopen twee jaar in Vlaanderen grote stappen gezet zijn naar een datagedreven beleid.
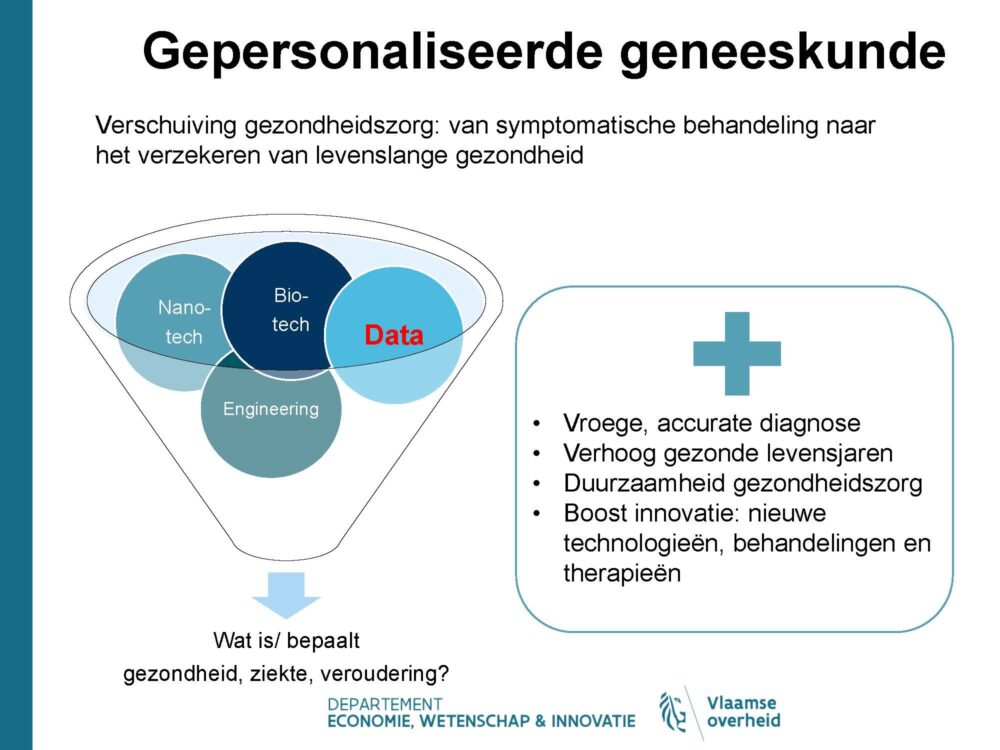
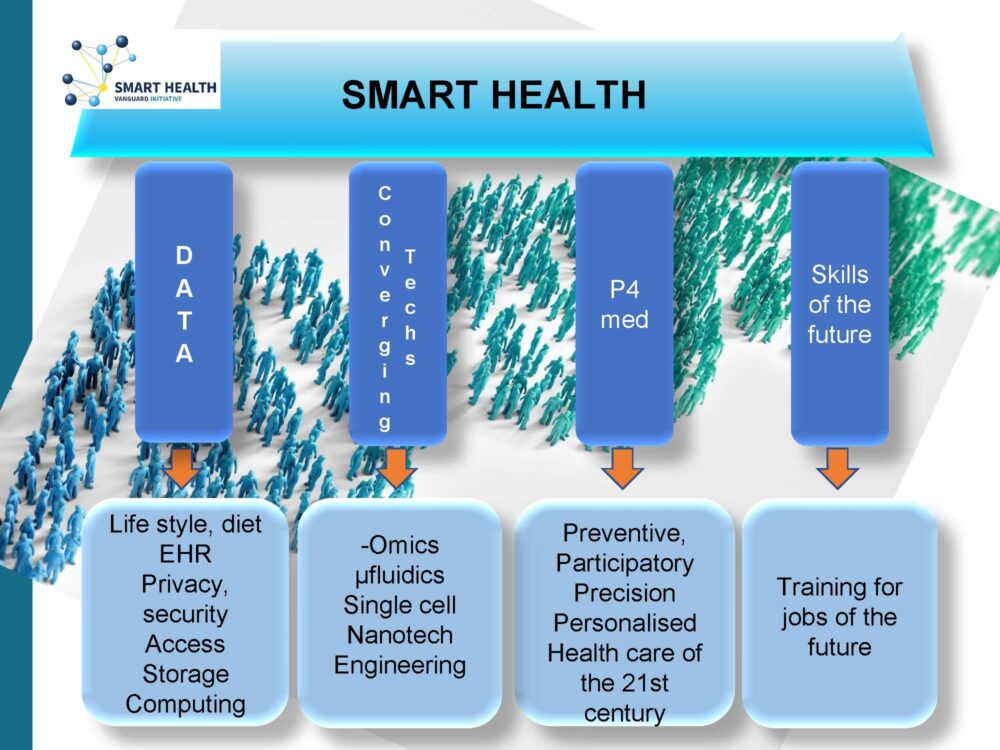
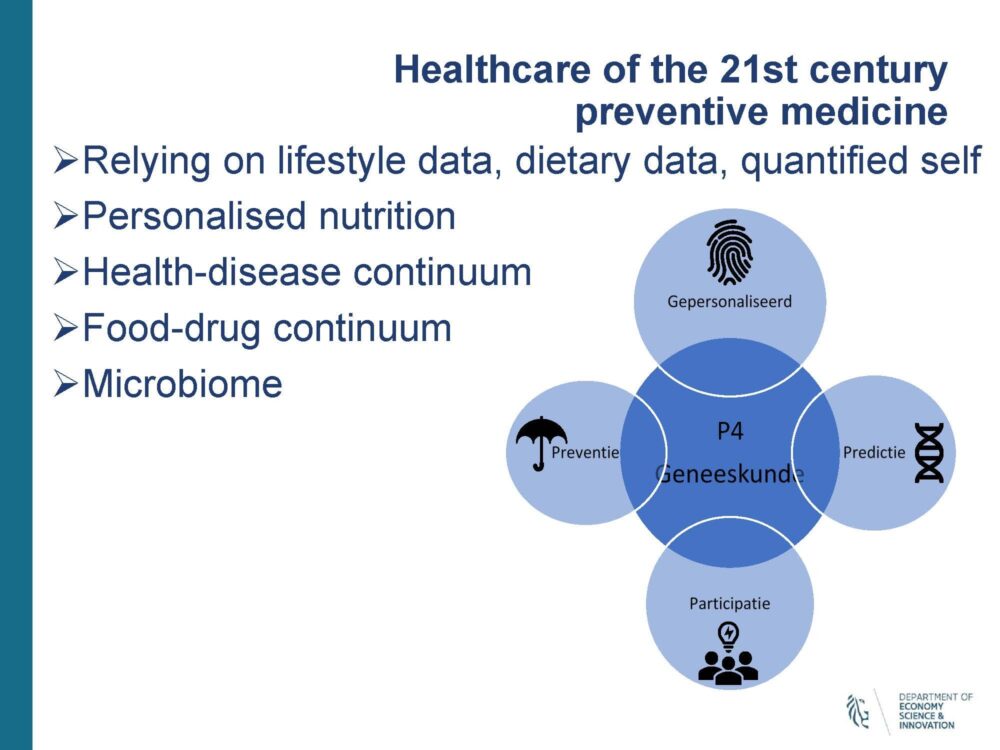
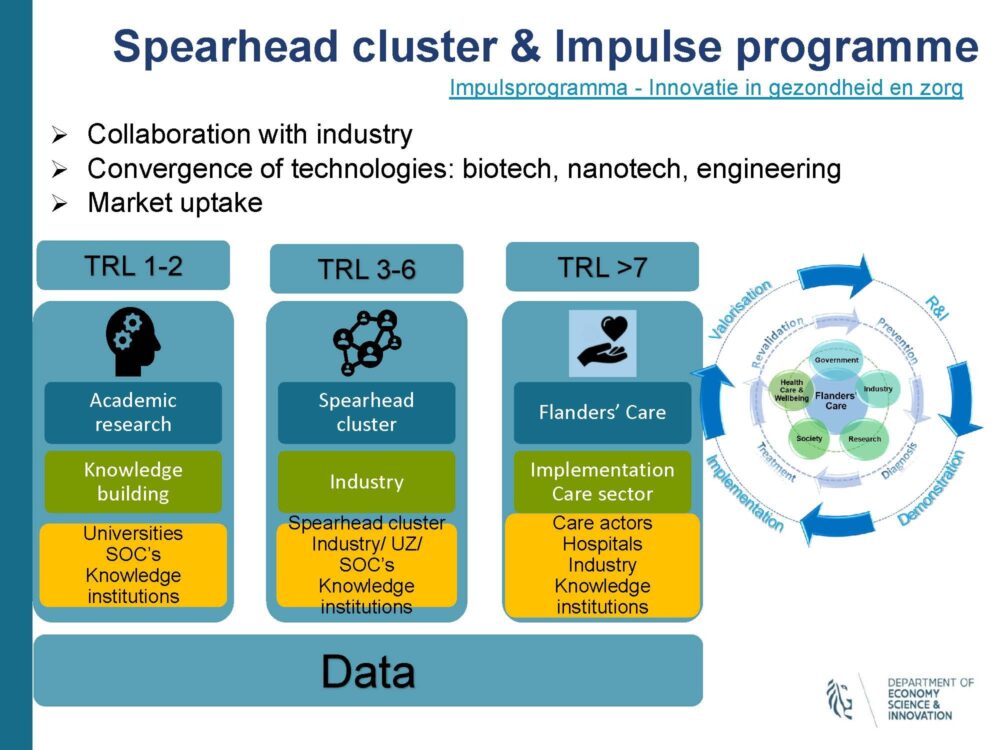
Kathleen D’Hondt nam ons mee naar gepersonaliseerde geneeskunde en het belang van data hierin. D'Hondt verwacht dat dit zal bijdragen tot het verhogen van gezonde levensjaren omdat er meer preventief ingegrepen kan worden.
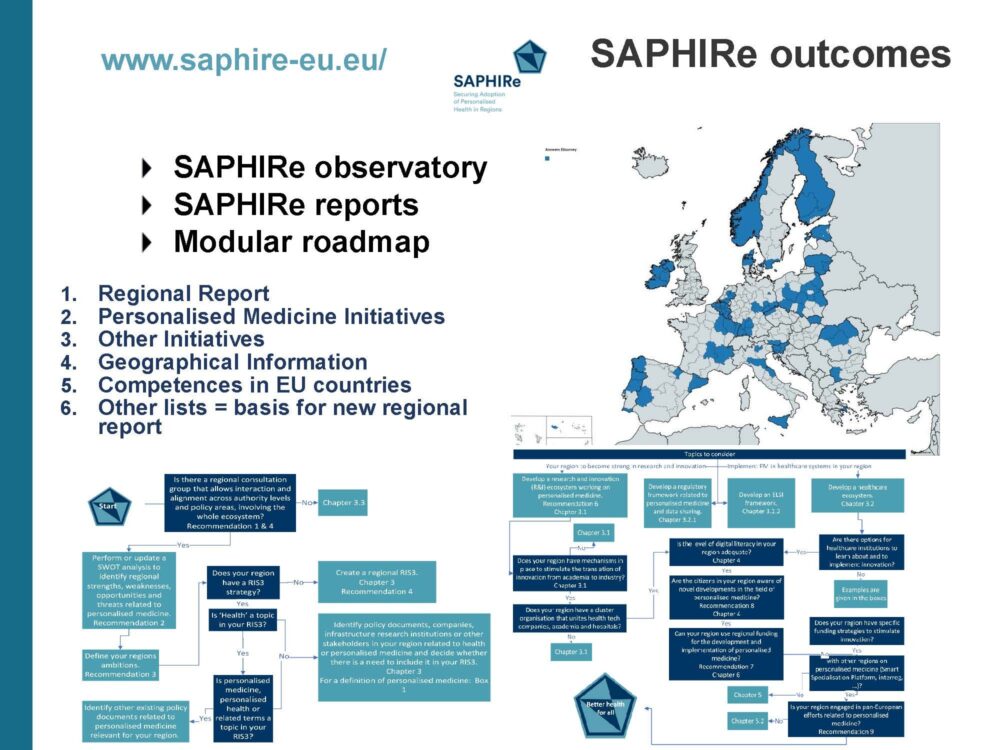
Op dit moment lopen er al heel wat projecten binnen dit veld. Bijvoorbeeld Saphire, een beleidsgedreven initatief, waarbij een observatorium gebouwd is dat een overzicht bevat van de regio’s in Europa en hoe ver ze staan op het gebied van gepersonaliseerde geneeskunde. Het omvat ook een ‘roadmap’ voor welke initiatieven de regio’s kunnen nemen als ze willen inzetten op de ontwikkeling en implementatie van nieuwe projecten.
"Het is belangrijk om beleidsoverschrijdend te werken en daarbij goed rekening te houden met reeds lopende projecten en plannen"
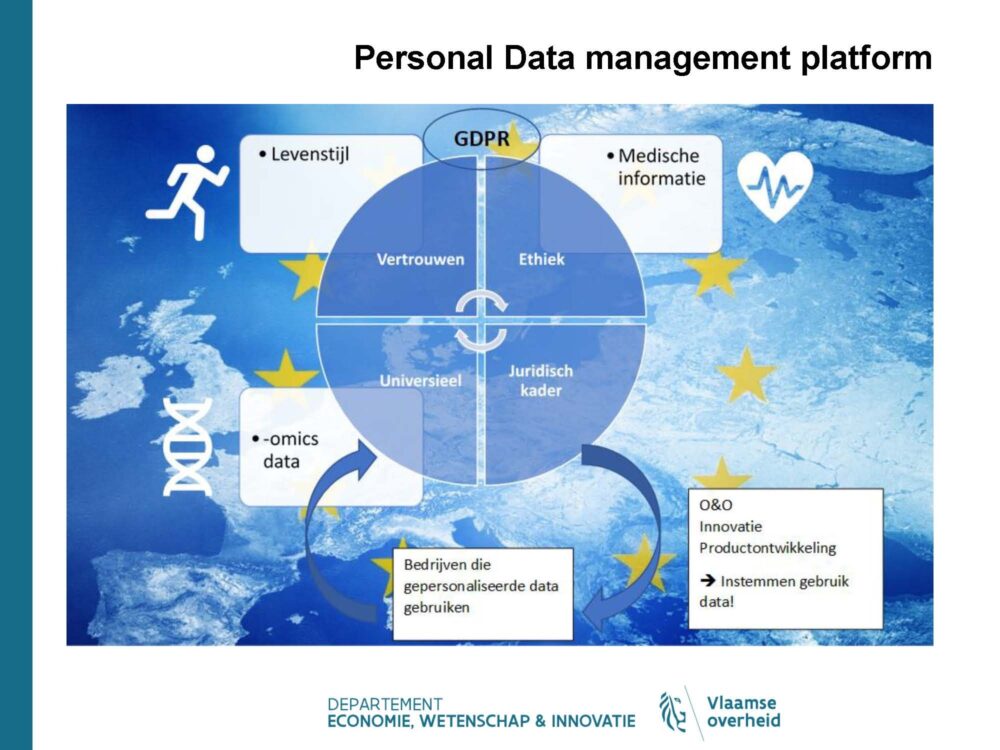
Ook het personal data management platform, waarbij burgers eigenaar zijn van de data die zij al dan niet in het systeem willen inbrengen, werd besproken. Dit is een Interregionale samenwerking met Oost-Nederland en Finland getrokken door VITO. Het project wil op termijn bijdragen tot preventie en aanbevelingen over gezonde meer gezonde levenswijze en dieetdata met het uiteindelijke doel het aantal gezonde levensjaren te verhogen.
Niet alleen zuiver medische projecten kwamen aan bod, maar ook het economische aspect werd belicht. Zo is er ‘EU Recovery and Resilience Funding’ dat zich richt op het versterken van drie complementaire economieën: de digitale economie, de circulaire en sustainable economie en een veerkrachtige gezondheidseconomie. Inzetten op een sterke gezondheidseconomie en het gebruik van data zal hier helpen, niet alleen voor patiënten maar ook om innovatie vooruit te doen gaan. Dit zal ook bijdragen aan een digitale economie en sustainable en circulaire economie.
Vraagstukken bij primair en secundair gebruik van gezondheidsgegevens
Griet Verhenneman belichtte het thema vanuit haar ervaring als data protection officer bij het UZ Leuven en liet ons een stapje terugnemen. Waar de vorige sprekers eerder het secundaire gebruik van data belichtten, sprak zij over de primaire gegevensverzameling en de vele vragen die dit nog altijd oproept. Ze haalde twee voorbeelden aan, namelijk de elektronische gezondheidszorg in de vorm van het medisch dossier en de talrijke gezondheidsapps.
Het medisch dossier leidt tot vragen bij de zorgverleners over wat, wanneer en welke vragen van betrokkenen kunnen beantwoord worden. Op de medische historiek van patiënten is er verschillende regelgeving van toepassing: de patiëntenwet, de GDPR en het medisch beroepsgeheim. Er kan hierbij sprake zijn van conflicterende rechten: bijvoorbeeld recht op wissen van gegevens; data die via een gezondheidsapp op vraag van de patiënt toegevoegd wordt: kan dat en zo ja, kan dat achteraf ook terug verwijderd worden?
Er is ook een reflectie van wat nodig is om gegevens uit te wisselen, waarbij de therapeutische relatie centraal staat met vragen over controle, zeggenschap en vertrouwen. Is die relatie voldoende om bepaalde toegang te geven, kunnen we die verantwoordelijkheid overlaten aan de zorgverstrekker zelf?
"Recht op privacy is nooit een fundamenteel recht, daar kan altijd een limiet op gezet worden"
Het tweede aspect zijn de apps buiten de gezondheidscontext. Een patiënt download bijvoorbeeld een app en de data van de patiënt wordt verzameld. Die apps schermen met termen zoals ‘patient empowerment’ maar roepen veel vragen op rond transparantie wat er effectief gebeurt met de verzamelde data. Hier zou een focus op transparante ‘data governance’ belangrijk moeten zijn. Rond deze apps zijn er discussies over de principes en terminologie van de GDPR: is een app bijvoorbeeld een controller en wordt die data voor de zorg dan een secundair gebruik in plaats van een primair gebruik?
Bij het secundair gebruik van gezondheidsgegevens zijn er twee vraagstukken waar een antwoord nodig is: zijn we geen verantwoordelijkheid afschuiven en is er geen bias in onze datasets?
We mogen individuen niet onderschatten, ze kunnen hun verantwoordelijkheid opnemen, maar we mogen ze niet alleen in het verhaal laten. Wat de potentiële bias in datasets betreft: volstaat individuele datakluis om dit te voorkomen?
Tenslotte hield Verhenneman ook een pleidooi voor ‘data governance’-systemen omdat dit nodig is zowel voor klinisch onderzoek als retrospectief onderzoek, maar ook voor het hergebruik van data in het algemeen. Daarnaast is het ook belangrijk om domeinexpertise te hebben want data zijn alleen waardevol met juiste expertise (analyse en conclusies).
Wat met de burger?
Onze laatste spreker Ilke Montag sprak vanuit het standpunt van de burger, voor wie het op dit moment niet duidelijk is waar welke data te vinden zijn en tot welke platformen ze toegang hebben.
Ze pleit voor meer helderheid op vlak van communicatie: als er data gedeeld wordt moet er duidelijk aangegeven worden wat er gebeurt met die data en wat er voor de partijen inzit (als burger, patiënt, zorgverlener, industrie en overheden).
Voor haar is een ‘Belgian integrated Health Record’ (BIHR) per definitie te bekijken over het gehele Belgisch grondgebied, omdat de regio’s te klein zijn om afzonderlijk aan ‘population management’ te doen. Gezien de federale structuur is het natuurlijk de vraag hoe dit moet aangepakt worden.
Vanuit de Maakbare Mens is er de vraag: hoe krijgen je de minder digitaal opgeleide burger mee aan boord van dit verhaal? Maar ook hoog opgeleide mensen kunnen het stuur kwijt raken. Montag vraagt zich af of wij als burger of als zorgverlener in staat zijn om met deze verschillende rollen, vaak tijdens een zelfde ziekenhuisverblijf, van piloot, co-piloot of passagier om te gaan.
Verder merkt ze op dat in theorie er verschillende principes zijn die in acht genomen moeten worden bij het opstellen van een toegangsmatrix, maar in praktijk is dit soms moeilijk te beheren door het verloop in een ziekenhuis (bijvoorbeeld interims, studenten) of door de aard van de afdeling (bijvoorbeeld spoed).
Ze pleit voor een pragmatische aanpak: stap voor stap de burger en zorgverlener betrekken in het verhaal. Momenteel zijn er verschillende platformen beschikbaar (COZO, MynexuzHealth, Vitalink, …), maar het moet vermeden worden dat de burger het bos tussen de bomen niet meer ziet en afhaakt.
Verschillende uitdagingen vereisen een antwoord
In de discussie stak Griet Verhenneman van wal over juridische obstakels in verband met de GDPR. Ondanks het feit dat er geharmoniseerde regels zijn, bestaan er op het niveau van de lidstaten interpretatieverschillen. Daarom is het belangrijk dat een gezaghebbende autoriteit zoals de European Data Protection Board hierin een standpunt inneemt wat ook gevolgd wordt.
Een andere vraag is of Vlaanderen goed bezig is op vlak van een technologiegedreven gezondheidsbeleid. Er zijn heel wat uitdagingen: verschillende initiatieven moeten op elkaar afgestemd worden, waarbij het soms moeilijk is om het overzicht te bewaren. Bovendien is er een probleem in het kader van health data spaces: iedereen is het erover eens dat systemen met elkaar moeten kunnen 'spreken', maar in beleidsvoorstellen wordt er momenteel te weinig gesproken over standaardisatie die hiervoor noodzakelijk is.
Koenraad Jacob deelde één van de lessen die hij geleerd heeft uit de COVID-19-periode. In moeilijke omstandigheden was het toen mogelijk om snel tot juridische voorstellen te komen en akkoorden te vinden om gegevens uit te wisselen, maar op praktisch vlak ontstonden er al snel complexe situaties. België is op vlak van bevoegdheden een kluwen. Er zijn mogelijk nieuwe staatshervormingen nodig om tot een geïntegreerd netwerk/record te komen.
Het is belangrijk om de juiste middelen op de juiste locatie in te zetten. De juiste boom moet in het juiste bos geplant worden. Alleen zo bewaren we het overzicht"
Vervolgens werd er ingegaan op het afstemmen van persoonlijke gegevenskluizen en Vlaamse, Belgische of Europese Health Data Spaces. Koenraad Jacob maakt zich zorgen over deze evolutie. De burger moet namelijk terug eigenaar worden van zijn data. Hij wijst hierbij naar de opname van het gebruik van de federale COVID-app en mogelijk wantrouwen ten opzichte van de overheid. Burgers zijn misschien wel bereid om data te delen met private ondernemingen om voordelen of goede service te krijgen, maar in relatie tot de overheid is dit aspect voor de burger niet altijd duidelijk. In het kader van toekomstige gezondheidscrisissen vreest hij dat door het Solid-systeem er te weinig bruikbare data gaat zijn voor gezondheidsdoeleinden. Er zal volgens hem wetgeving moeten voorzien worden die stelt dat in bepaalde omstandigheden er wel data moet gedeeld worden. Hij wijst daarbij ook naar een verschil in mentaliteit bij oudere en jonge generaties. Er moet in deze context ook meer rekening gehouden worden met de toekomstige generaties, die veel meer bereid zijn om data te delen.
Dit leidde tot de vraag hoe de burger moet betrokken worden in een technologiegedreven gezondheidsbeleid. Kathleen D’Hondt wees hierbij naar goede praktijken uit het buitenland, zoals Genomics England. Burgers krijgen in ruil voor het delen van data een service in de vorm van een gezondheidsrapport. De bevolking blijkt hier positief tegenover te staan. Ze pleit er ook voor emancipatie van de burgers en niet enkel te verwijzen naar burgers als eigenaars van hun data, maar hen ook de mogelijkheid te geven om er de beheerders van te zijn.